В статье рассмотрим особенности гестационного диабета, разъясним, как установить диагноз вовремя и не подсадить пациентку на инсулин, а также какие ошибки часто совершают при измерении уровня глюкозы в крови и интерпретации ГТТ.

Гестационный сахарный диабет (ГСД) — это патология эндокринной системы, которая характеризуется повышением уровня сахара в крови (гипергликемией) и не соответствует критериям манифестного сахарного диабета. Впервые его выявляют во время беременности.
Сегодня нарушение углеводного обмена диагностируют у каждой четвертой беременной. Учитывая, что ГСД сопряжен с серьезными рисками акушерской патологии со стороны матери и плода, важно своевременно заподозрить патологию и диагностировать.
Важно различать понятия манифестного и гестационного диабета (сахарного диабета при беременности). Первый или существовал до беременности, но не был выявлен, или развился в самом начале гестации и независимо от нее.
МКБ-10 кодирует гестационный сахарный диабет в раздел O24.4 — сахарный диабет, развившийся во время беременности. В МКБ-11 для гестационного диабета используют код JA63.2.
✓ Гестационный сахарный диабет: клинические рекомендации — смотрите в Системе Консилиум.
↯ Перечень клинических рекомендаций, обязательных с 1 января 2023 года
Группы риска по ГСД
Беременность — состояние физиологической инсулинорезистентности. Возникает в результате секреции фетоплацентарных гормонов (лактогена, прогестерона) и увеличения количества других гормонов в организме женщины (кортизола, эстрогенов, пролактина). Эндогенный инсулин матери вырабатывается в бóльших объемах, чувствительность к нему снижается.
Перечисленные факторы создают основу для развития ГСД. Чаще он развивается у женщин с нарушенной функцией поджелудочной железы, недостаточной для преодоления инсулинорезистентности, обусловленной беременностью.
Сама по себе беременность и физиологические изменения во время периода гестации являются факторами риска для развития ГСД.
С особым вниманием следует отнестись к пациенткам при наличии у них:
- отягощенной наследственности по сахарному диабету;
- ожирения;
- значительной прибавки массы тела между беременностями или в первой половине настоящей беременности;
- многоплодной беременности;
- беременности в результате ЭКО;
- СПКЯ;
- отягощенного акушерского анамнеза (ГСД, гибель плода, крупный плод, многоводие, преэклампсия в предыдущие беременности);
- возраста более 30 лет;
- метаболического синдрома.
ИСМП: полный комплект документов для врача! |
|
||||||
|
|
|||||||
|
|
Универсальные протоколы ведения взрослых и детей с ИСМП | Открыть » |
||||||
|
|
|||||||
|
|
|||||||

При наличии провоцирующих факторов продукция инсулина в женском организме становится недостаточной для того, чтобы преодолеть физиологическую инсулинорезистентность, и это приводит к гипергликемии.
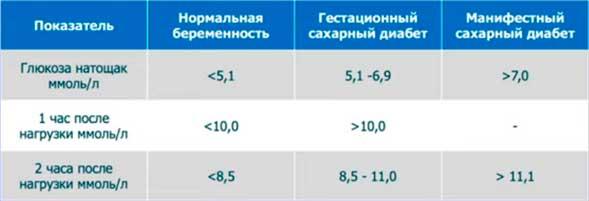
✓ Пороговые значения глюкозы при гестационном и манифестном сахарном диабете во время беременности
Скрининг во время беременности
Для своевременного выявления ГСД врач ЖК на этапе подготовки к беременности или при постановке на учет должен:
- тщательно собрать анамнез (для этого можно использовать опросники);
- провести мониторинг уровня глюкозы в венозной крови.
По современным данным определение гликированного гемоглобина не имеет достаточного диагностического значения для выявления диабета и используется только для отслеживания эффективности терапии.
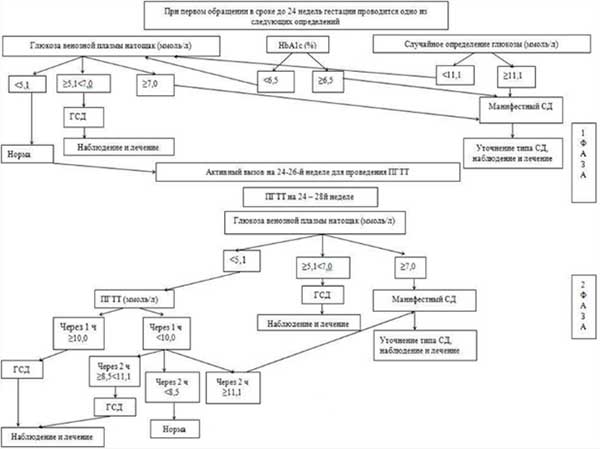
Согласно последним клиническим рекомендациям, необходимо проводить скрининг на гестационный сахарный диабет:
- на первом визите — определить уровень глюкозы крови, гликированный, ПГТТ (последний только если у беременной обнаружено нарушение углеводного обмена);
- в 20-28 недель — повторить анализ венозной крови на уровень глюкозы натощак, гликированный гемоглобин и ПГТТ всем (даже без факторов риска).
Важно! Для диагностики гестационного сахарного диабета исследуется только венозная кровь. Не допускается измерение уровня глюкозы в капиллярной крови либо определение уровней с помощью портативных глюкометров. Голод необходимо соблюдать в течение 8-14 часов.
✓ Методы инструментальной диагностики ГСД: смотрите в Системе Консилиум.
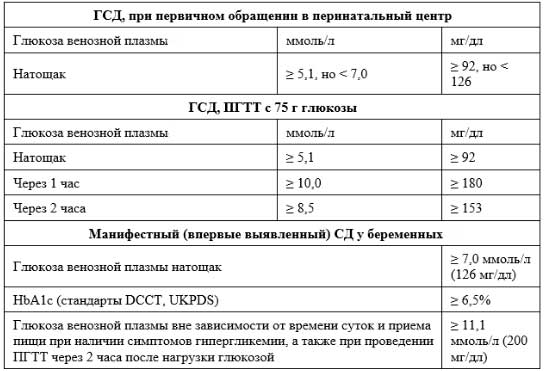
Критерии постановки диагноза гестационный сахарный диабет — однократное повышение уровня глюкозы крови до значений 5,1-7,0 ммоль/л на любом сроке беременности. Значения выше 7,0 ммоль/л свидетельствуют о манифестном СД.
В целом тактика ведения беременной для выявления гестационного сахарного диабета (согласно действующим протоколам), следующая:
Разверните новые рекомендации в Системе Консилиум: |
|
||||||
|
|
Алгоритмы ведения пациентов – комплекты для врачей разных специальностей | Скачать » |
||||||
|
|
|||||||
|
|
|||||||
|
|
Новый порядок диспансерного наблюдения. Что поменял Минздрав | Смотреть » |
||||||
Диагностика гестационного сахарного диабета
Больных диабетом беспокоят жажда, частое мочеиспускание, кожный зуд, снижение зрения (обычно преходящее), снижение веса. Гестационный сахарный диабет симптомы, характерные для «обычного» диабета, сопровождают редко.
У женщин, страдающих ГСД, тяжелее протекает беременность. Интенсивнее симптоматика раннего гестоза и выше вероятность развития позднего, выраженные отеки, часто регистрируется повышение артериального давления. Больных чаще беспокоят головные боли, слабость.
✓ Диагностические критерии: откройте перечень в Системе Консилиум.
Глюкозотолерантный тест (ПГТТ)
Диагностика гестационного сахарного диабета проводится на основании измерения уровня глюкозы в венозной крови. Всем беременным дважды проводят определение уровня сахара в крови и однократно на сроке 24-28 недель — глюкозотолерантный тест. Диагностическими критериями ГСД являются его результаты. Это выявленное повышение уровня сахара натощак до значений 5,1-6,9 ммоль/л дважды или через 1 час после приема 75г глюкозы ≥10 ммоль/л, или через 2 часа — 8,5-11,0 ммоль/л.
Противопоказания
Под запретом проведение ПГТТ (иногда пациентки называют исследование «анализ на скрытый сахарный диабет при беременности») при любом из условий:
- срок беременности более 32 недель;
- установленный ГСД на ранних сроках;
- синдром мальабсорбции;
- выраженная тошнота, рвота;
- острое инфекционно-воспалительное заболевание;
- обострение заболеваний ЖКТ;
- строгий постельный режим.
Методика проведения
Тест выполняется на фоне обычного питания (не менее 150 г углеводов в день). Необходимо выдержать голод в течение 8 ч накануне. Последний прием пищи должен содержать углеводы (30-50 г).
Пить воду можно в любом количестве. Нельзя курить до завершения теста.
Препараты, влияющие на уровень глюкозы крови (поливитамины, препараты железа, глюкокортикостероиды, бета-адреноблокаторы и пр.) лучше принимать после завершения теста.
Этапы:
- Проводят забор венозной крови натощак. При выявлении повышенного уровня глюкозы тест дальше не проводится, и сразу устанавливается ГСД.
- Затем в течение 5 минут необходимо выпить 75 г сухой глюкозы (ангидрата или безводной), растворенной в 250-300 мл теплой воды.
- Забор крови из вены проводят через 1 и 2 часа после нагрузки глюкозой.
Диетотерапия — основа лечения ГСД
В основе лечебной тактики при гестационном сахарном диабете — диетотерапия. Каждая женщина должна вести дневник питания и самоконтроля уровня глюкозы крови.
Диета должна ограничивать количество углеводов, но не допускать полного от них отказа. Необходимо исключить легкоусвояемые углеводы из рациона. Также необходимо понижать калорийность продуктов (особенно при ожирении), но сохранять их питательные свойства.
✓ Как наблюдать пациентку с ГСД после родов: алгоритм в Системе Консилиум.
Общий объем пищи следует разделить на 4-6 приемов так, чтобы калорийность съеденного уменьшалась от завтрака к ужину. В зависимости от ИМТ необходимо контролировать калорийность пищи:
- ИМТ 18-24,99 кг/м2 — 30 ккал/кг;
- ИМТ 25-29,99 кг/м2 — 25 ккал/кг;
- ИМТ более 30 кг/м2 — 12-15 ккал/кг.
В рацион включить зерновые культуры, овощи, молочные продукты, отказываясь от жирной и излишне соленой пищи, минимизировать количество быстрых углеводов.
Сахар следует исключить в любых его формах. Стоит обратить внимание, что продукты из отдела «для диабетиков» не подходят беременным женщинам, т.к. так или иначе содержат сахар. Фрукты рекомендовано употреблять в первой половине дня, пшеничную муку заменить на цельнозерновую или миндальную.
Рекомендованы дозированные аэрогенные нагрузки: ходьба не менее 150 минут в неделю, плавание в бассейне.
На протяжении всей беременности женщине необходимо выполнять самоконтроль:
- гликемии — натощак, перед и через 1 час после основных приемов пищи (менее 5,1 ммоль/л, менее 7,0 ммоль/л соответственно);
- кетонурии утром натощак (в норме — нет);
- артериального давления (менее 130/80 мм рт. ст.);
- шевелений плода;
- массы тела;
- пищевого дневника.
Показания для инсулинотерапии
Для подбора инсулинотерапии показана госпитализация, в то время как лечение гестационного сахарного диабета до этого этапа можно проводить амбулаторно.
Инсулинотерапия назначается, если:
- в течение 1-2 недель на фоне диетотерапии не сохраняются целевые показатели уровня глюкозы в венозной крови
и/или
- обнаружены признаки диабетической фетопатии как свидетельство хронической гипергликемии (многоводие, макросомия, гепато- и спленомегалия, отек подкожной жировой клетчатки, увеличение расстояния между кожей головы и костями черепа вплоть до 8-10 мм, увеличение отношения среднего диаметра живота к длине бедра или к межполушарному размеру мозжечка, утолщение мягких тканей теменной области головы).
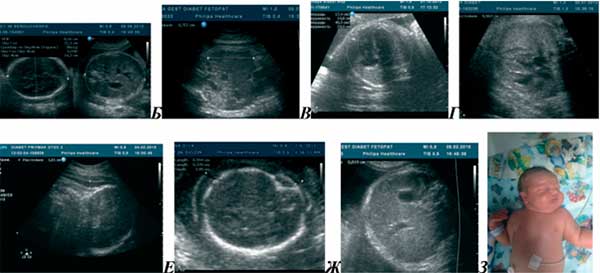
На изображениях: А — ассиметричная макросомия, Б — длина плеча более 5,2 см, В — увеличение КТО за счет МКР, Г — гипертрофия миокарда желудочков и МЖП, Д, Е — подкожный отек плода, Ж — фото новорожденного.
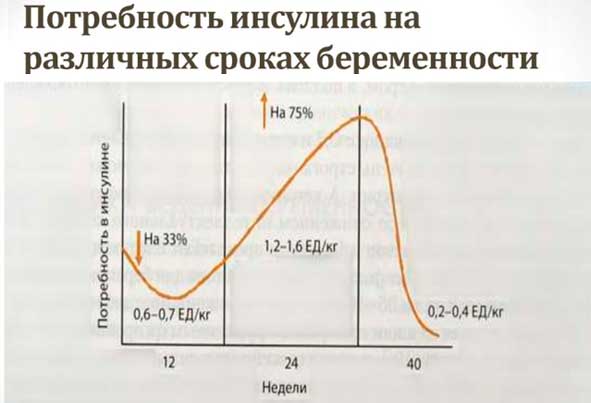
Препараты для инсулинотерапии представлены ниже в таблице.
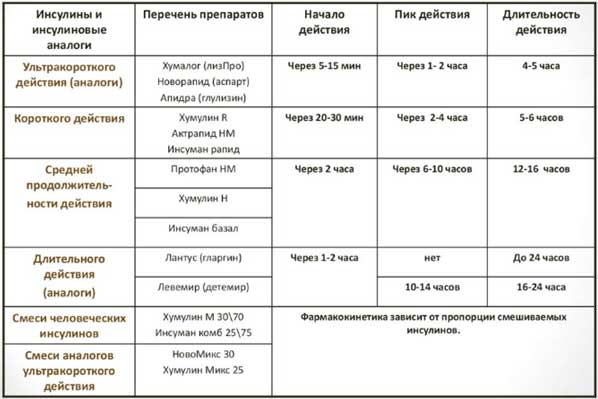
✓ Протокол лечения. Гестационный сахарный диабет — открыть в Системе Консилиум.
Рекомендации для послеродового периода
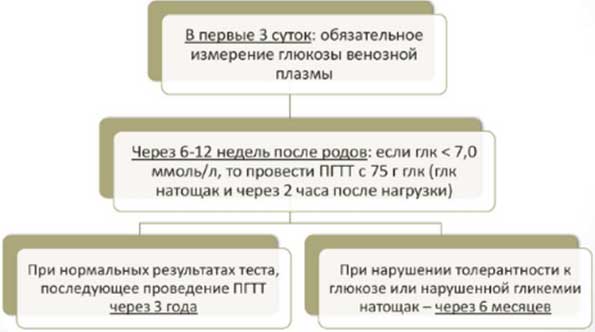
В первые трое суток после родов должны проводиться измерения уровня сахара. ГСД сам по себе не требует удлинения срока нахождения женщины в роддоме.
Нельзя забывать, что у четверти женщин, перенесших ГСД, через 4-5 лет обнаруживается СД II типа. Чтобы исключить такую возможность, следует продолжать придерживаться правильного питания. После разрешения акушера-гинеколога нужно вводить физические нагрузки, постепенно их наращивая до комфортных.
Через 2 месяца после родов обязательно проведение повторного глюкозотолерантного теста для исключения нарушений толерантности к глюкозе.
Последующие беременности обязательно планировать, проходя прегравидарную подготовку с участием эндокринолога.
Клинический протокол наблюдения родильницы с гестационным сахарным диабетом описан ниже.
Последствия диабета
Важно понимать, что компенсированный и контролируемый ГСД не несет в себе повышенной опасности, не требует досрочного родоразрешения или операции кесарева сечения сам по себе и не ведет к тяжелым последствиям.
Для ребенка повышенный сахар у матери тоже несет негативные последствия. ГСД не является фактором риска по порокам развития, не совместимыми с жизнью (т.к. часто заболевание манифестирует уже после того, как органогенез завершился), однако это причина диабетической фетопатии.
В это понятие входят:
- макросомия (размеры плода больше 4 000 г);
- нарушения толерантности к глюкозе;
- кардиореспираторные расстройства;
- гипертрофическая кардиомиопатия;
- ЗВУР;
- гипогликемия;
- гепато-, спленомегалия;
- отечность;
- гиперинсулинизм.
Роды у женщин с декомпенсированным ГСД тоже протекают сложнее. Вероятен травматизм, как материнский, так и детский. Дистоция плечиков, переломы ключиц, паралич Эрба, нарушения мозгового кровообращения у ребенка и серьезные разрывы, выворот матки, выпадение прямой кишки у матери. Повышается количество операций кесарева сечения. Высока вероятность развития ДЦП и других неврологических нарушений. Возможна гибель ребенка.
Есть исследования, указывающие на повышение рисков аутизма, синдрома дефицита внимания и других психологических расстройств у детей, чьи матери перенесли ГСД, особенно при плохой компенсации.
Из-за повышенного уровня глюкозы более высокая вероятность преждевременных родов, невынашивания беременности, преждевременной отслойки плаценты.
Одним из самых опасных осложнений беременности при ГСД совместно с повышенным артериальным давлением является преэклампсия. Ее симптомы — повышение АД более 170/100 мм рт. ст., отеки, появление белка в моче, мелькание мушек перед глазами, головная боль. Присоединение судорог, потеря сознания, полиорганная недостаточность — признаки перехода в эклампсию.
Открыт бесплатный доступ к Школе Врача и Академии качества медпомощи
Дни открытых дверей в Школе Врача и Академии качества медпомощи. Активируйте доступ сейчас, чтобы бесплатно пройти уроки и получить новые инструменты для работы.
Новые важные документы















